- 緑内障とは?
- 緑内障に気付くきっかけは?症状チェック
- 緑内障の種類
- 緑内障の原因
- 緑内障になりやすい人の特徴
- 緑内障の検査方法
- 緑内障の治療方法
- 緑内障は失明の恐れも…定期的な眼科健診で早期発見を
- 健康診断と視神経乳頭陥凹拡大
緑内障とは?
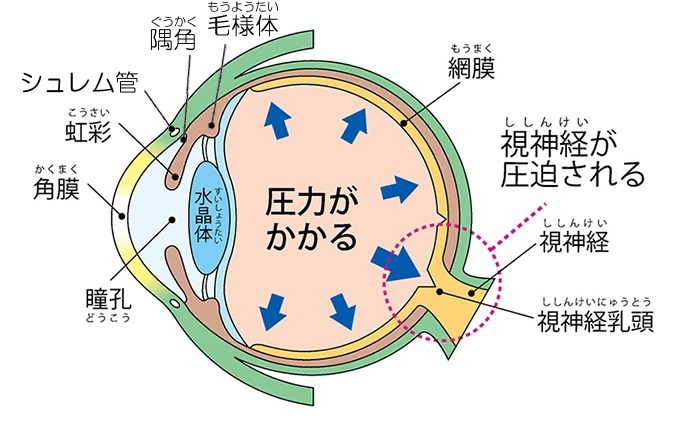
緑内障とは、眼圧の上昇などによって視神経が障害される病気です。視野が狭くなる等の症状がゆっくりと進行し、やがて失明に至ります。
一度障害された視神経は、治療を行っても元には戻らず、進行をできるだけ抑え、今ある見え方を守る事が目的となります。初期段階ではほぼ自覚症状が無い上、40歳以上の20人に1人が発症している事がわかっていますので、たとえ症状がなくても、定期的に眼科で検査を受けることをおすすめします。
健康診断で「視神経乳頭陥凹拡大」を指摘された方は緑内障の可能性がありますので、必ず眼科を受診するようにしましょう。
緑内障に気付くきっかけは?
症状チェック
急性緑内障発作など、一部の限られた症例を除き、緑内障は緩やかに進行します。また、特に初期には、ほとんど自覚症状がありません。
早期発見のため、40歳以上の方は、たとえ無症状であっても1年に1回は眼科で検査を受けることをおすすめします。
緑内障の初期症状

- 視野が狭くなる
- 視野の一部が欠ける
- 目が疲れやすい
- 片目の視力低下
注意が必要な症状
- 突然の目の強い痛み、頭痛
- 吐き気、嘔吐
- 急に見えづらくなった
- 瞳孔が開いたままになっている
上記の症状は、急性緑内障発作が疑われます。すぐに眼科を受診してください。
これらは特定の緑内障(閉塞隅角緑内障)に現れる症状(急性緑内障発作)で、眼圧が極端に上昇した場合には発症してから数時間~1日以内に失明に至ることもあります。
緑内障の種類
緑内障には、以下のようにいくつかの種類があります。
原発開放隅角緑内障
隅角まで異常がないものの、フィルターの役割を担う線維柱帯が目詰まりし、房水の流れが障害され、眼圧が上昇するタイプの緑内障です。
正常眼圧緑内障
眼圧が正常の範囲内(10~21mmHg)であるにも関わらず発症する緑内障です。日本人の緑内障患者の70~90%が、この正常眼圧緑内障に該当します。
原発閉塞隅角緑内障
隅角が塞がり、眼圧が上昇して起こるタイプの緑内障です。閉塞・眼圧上昇が急激に起こった(急性緑内障発作)場合には、急激な視力低下をきたし、数日で失明に至ることがあります。
発達緑内障
先天的な原因により、房水の流れがどこかで障害されて発症するタイプの緑内障です。
続発緑内障
糖尿病、外傷、ステロイドの副作用などを原因として起こる緑内障です。
緑内障の原因
緑内障の原因については、はっきりと分かっていない部分が少なくありません。ただ、眼圧が慢性的に高いと、視神経が障害されやすいことなどが分かっています。
緑内障の発症リスクを高める危険因子として、以下のようなものが指摘されています。
遺伝
緑内障の血縁者がいる方は、そうでない方と比べて、緑内障になりやすいことが分かっています。
ストレス・睡眠不足
ストレスや睡眠不足による自律神経の乱れが、視神経や網膜の血流を低下させ、緑内障のリスクを高めると言われています。
生活習慣
喫煙、長時間の下を向く姿勢、眼球の圧迫(枕・腕枕に顔をうずめる寝方など)は、眼圧の上昇および緑内障のリスクを高めると言われています。
なお、スマホなどによる目の酷使は、現在のところ、緑内障の直接の原因にはならないと考えられます。ただし、長時間下を向く姿勢は、眼圧の上昇を招くことがあるため、スマホを使用する際は姿勢に気をつけましょう。もちろん、眼精疲労やVDT症候群、他の眼疾患を予防するためには、目の酷使自体も避けるべきと言えます。
緑内障になりやすい人の特徴
以下に該当する方は、そうでない方と比べると、緑内障になりやすいと言えます。
- 喫煙
- 病的近視(強度近視)の方
- 高血圧または低血圧の方
- 40歳以上の方
- 緑内障の血縁者がいる方
- 糖尿病の方
- 運動不足
- 睡眠時無呼吸症候群の方
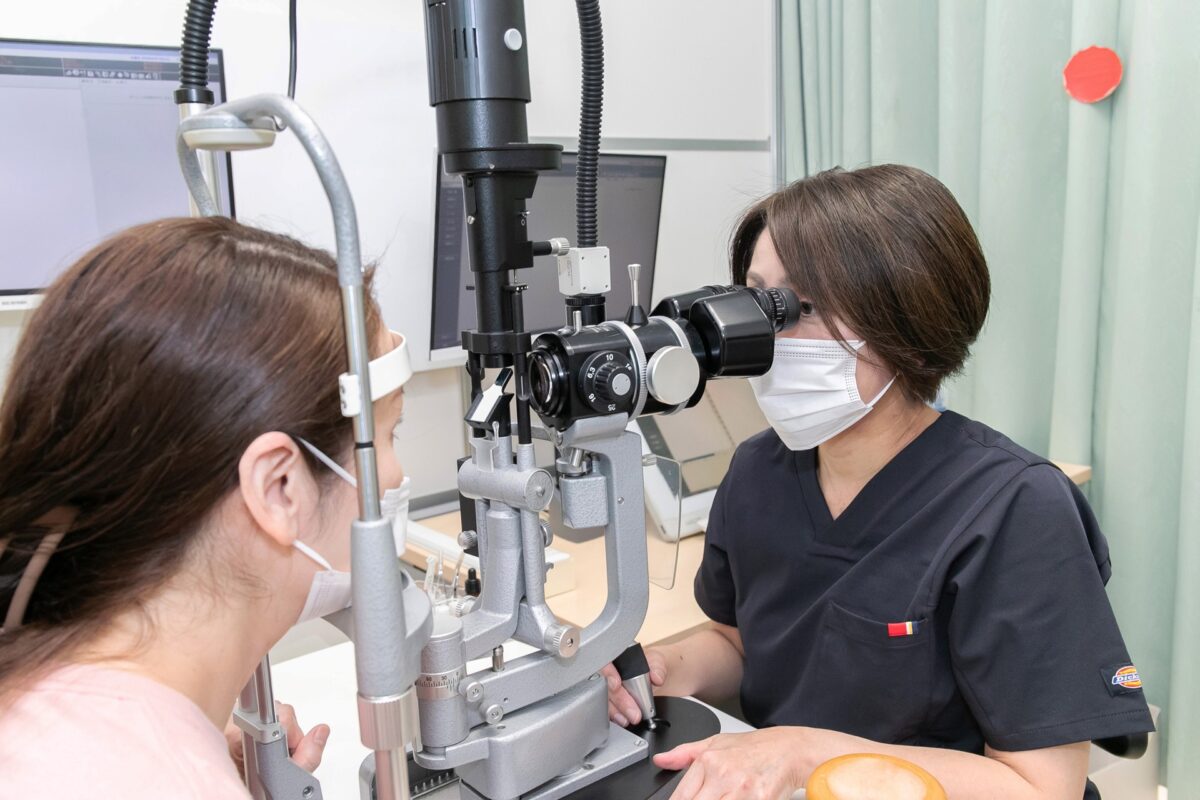
緑内障の検査方法

眼圧検査
目に空気を吹き付け、眼圧(目の硬さ)を測定します。
視野検査
視野が欠けたり、狭くなったりといった視野障害の有無を調べます。
視力検査
裸眼視力、矯正視力を測定します。
眼底検査
緑内障になると認められる視神経乳頭部の形状変化など、視神経障害の有無を調べます。
OCT(眼底三次元画像解析)
網膜の断面、視神経の厚みなどを調べます。緑内障の早期発見に欠かせない検査です。
隅角検査
検査用の特殊なコンタクトレンズ(隅角鏡)を装用した状態で、細隙灯顕微鏡を用いて隅角を観察します。
緑内障の治療方法
点眼薬、内服薬を用いた治療、レーザー治療、手術などがあります。
手術が必要になった場合には、提携する病院をご紹介します。
点眼治療
眼圧、視野障害の状態などに合わせて、点眼薬を選択します。多くの場合、最初に行う治療となります。
内服治療
点眼薬の次のステップとして、内服治療があります。主に、房水の産生を抑制するお薬を使用します。
レーザー治療(SLT)
レーザー治療(SLT)とは、レーザーの照射により目詰まりした老廃物などを取り除くことで房水の流れを改善し、眼圧を低下させます。低侵襲で体への負担が少なく、安全性の高い治療法です。
手術
薬物療法やレーザー治療で十分な効果が得られない場合には、手術を検討します。
線維柱帯切除術、線維柱帯切開術、水晶体再建術併用眼内ドレーン挿入術など、さまざまな術式があります。
緑内障は失明の恐れも…
定期的な眼科健診で早期発見を
緑内障は、日本の失明原因の第1位となっています(全体の約4割)。
大切なのは、早期の発見・治療により、緑内障の進行を食い止め、それを継続することです。緑内障は自覚症状の乏しい病気ですので、何らかの症状に気づいた場合はもちろん、40歳以上の方は、年に1度、眼科で検査を受けましょう。
健康診断と視神経乳頭陥凹拡大
健康診断で「視神経乳頭陥凹拡大」の指摘があった場合、緑内障を発症している可能性があります。
緑内障を発症すると、視神経が障害され視神経乳頭陥凹という窪みが大きくなります。そのため、健康診断で眼底を検査し、視神経乳頭陥凹が大きいと眼科の受診を指示されるのです。
生理的に陥凹が大きく緑内障では無い場合もありますが、前回の眼科受診以降で緑内障を発症している可能性が十分にありますので、過去に眼科を受診したからと言って過信しないようにしましょう。